症例報告(4/6UP)
腰椎分離症(腰椎疲労骨折)の症例報告
腰椎分離症折(腰椎疲労骨折)の症例報告
第五腰椎に起こりやすい、椎弓部の疲労骨折を指す
患者さんの基本情報
- 年齢:13歳(中学1年生)
- 背景:サッカー部に所属するスポーツ青年。12月下旬の練習中に鋭い腰痛を訴え、整形外科で腰椎疲労骨折の疑いを指摘される。その後、別の整形外科にてMRI検査が行われ、腰椎疲労骨折の確定診断を受ける。
腰椎分離症の病期と重要性
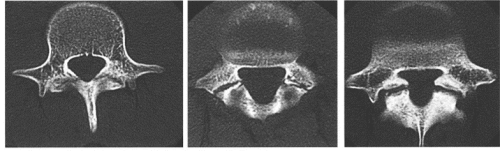
腰椎分離症は以下の3段階に分けられます:
- 初期(疲労性骨膜炎期):骨膜や骨にストレスがかかり炎症が起きた状態。この段階で適切な治療を行えば100%治癒が期待できます。
- 進行期(不完全骨折期):疲労骨折が生じた状態で、骨癒合が可能な段階。治療により約50~80%の治癒率が期待されます。
- 末期(分離期):骨が完全に分離し、癒合が不可能な状態。慢性腰痛や運動制限のリスクが高まります。
今回の患者さんは初期~進行期で、早期治療が重要な段階と判断されました。
左から 初期 進行期 末期
臨床スポーツ医学25:759~765.2008より一部抜粋
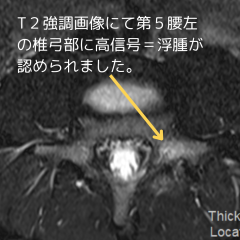
MRI読影と当院のアプローチ
当院では、医師が撮影したMRI画像をもとに病期を評価し、患者さんやご家族へ治療計画をわかりやすく説明しています。院長の米倉は整形外科勤務歴7年の経験があり、MRIを含む画像診断の読影スキルを活かして適切なサポートを行っています。今回の患者さんについても、MRI画像を確認した結果、初期~進行期に該当すると判断し、早期回復を目指した治療方針を提案しました。
医師の許可を得て、患者さんよりお預かりをし、親御さんに説明を行いました。
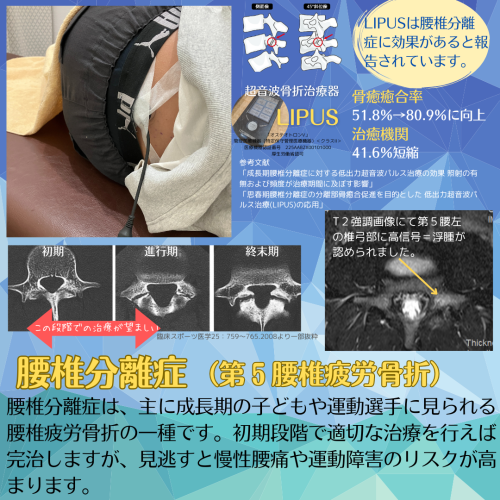
LIPUS治療が推奨される理由
腰椎疲労骨折の治療には、**LIPUS(低出力超音波治療器)**が科学的に効果的であることが証明されています。
- 骨癒合率向上:通常の骨癒合率(51.8%)がLIPUS治療により80.9%まで向上した研究報告があります。
- 治療期間短縮:治癒期間を約41.6%短縮するエビデンスがあります。
- 非侵襲的:痛みを伴わず、1回20分間寝ているだけで実施可能です。
当院でLIPUS治療中の写真。側臥位+体幹屈曲位で棘突起を張り出させ、LIPUSを20分照射する。
参考文献
「成長期腰椎分離症に対する低出力超音波パルス治療の効果 照射の有無および頻度が治療期間に及ぼす影響」
「思春期腰椎分離症の分離部骨癒合促進を目的とした 低出力超音波パルス治療(LIPUS)の応用」
成長期の子どもたちにも安心して利用できる治療法として推奨されています。
料金と利用条件
よねくら接骨院では、高校生以下の患者さんに対して、LIPUS治療を無料で提供しています。また、医療助成制度の利用により、患者さんのご負担を軽減する料金体系を整えています:
※令和8年1月より学生で骨癒合促進利用の場合は、当院での初検処置をされ引き続き加療を受ける方には0円で、他の医療機関、接骨院にて初検処置後、当院にてLIPUS利用目的のみで加療を受ける方は半額(1回600円・一か月フリーパス6,000円)で利用可能となりました。
- 東京都内在住(医療助成制度利用):1回0円~200円程度
- 都外在住(保険適用):3割負担で1回500円
※LIPUS治療の料金は、医師の骨折治療への同意が得られている場合に限ります。
※通常料金について(注釈)
医師の同意が得られない場合、保険適用は不可となり、以下の料金が適用されます:
- 施術料:1回1,300円+LIPUS利用料(10分500円、20分1,000円)
- 初診時:別途検査料が加算される場合があります。
現在の治療経過とリハビリ
現在、患者さんは毎日当院でLIPUS治療を受けており、整形外科ではリハビリや関節可動域訓練を並行して実施しています。腰椎疲労骨折の原因の一つに股関節や脊椎の可動域低下が挙げられるため、LIPUS治療と適切なリハビリが重要です。
考察
腰椎分離症は、早期診断と適切な治療が回復を左右します。特に初期段階での対応が不可欠であり、治療を遅らせると骨癒合が不可能になり、慢性腰痛や運動障害のリスクが高まります。
当院では、エビデンスに基づくLIPUS治療や、患者さん一人ひとりに寄り添った説明を通じ、最適な治療を提供しています。医師との連携も重視し、安心して治療を受けていただける環境を整えています。
腰部脊柱管狭窄症
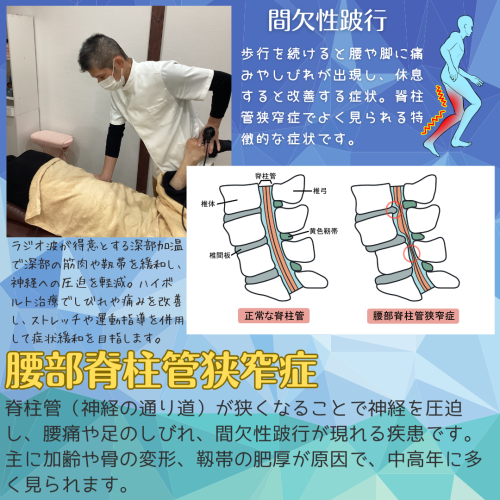
◎脊柱管狭窄症とは?
脊柱管狭窄症は、脊柱管(背骨の中にある神経の通り道)が加齢や骨の変形、靱帯の肥厚などで狭くなることで、神経を圧迫し、腰痛や足のしびれ、感覚鈍麻、歩行困難を引き起こす疾患です。特に間欠性跛行(一定距離を歩くと痛みやしびれが強くなり、休むと改善する症状)が特徴的です。
★患者さんの経緯★
今回の患者さんは70代後半の男性。昨年11月に来院されました。主な症状は左足の甲へのしびれと感覚低下。しかし、腰痛は現在は無いとのことです。趣味はソフトテニスですが、散歩中に気になる症状が…。
患者さんに詳しくお話を伺うと、散歩をしていると3分ほどで腰から左足にかけて痛みが強くなり、休むと回復し、また歩くと痛くなる、というパターンを繰り返すそうです。この症状は「間欠性跛行」と呼ばれます。
★診断と治療★
★よねくら接骨院での治療★
1. ラジオ波治療
ラジオ波治療では、**深部に直接熱を届ける特性**を活かし、神経症状の原因となる周囲の筋肉や靱帯の緊張を緩和し、血流を改善します。当院では、これに加えて手技療法を組み合わせ、ラジオ波で緩んだ組織を効率的に調整することで、神経への圧迫を軽減させます。
2. ハイボルト治療
神経症状を直接緩和し、しびれや痛みの改善を図ります。
3. ストレッチと運動指導
筋力の維持と柔軟性の向上を目的に、ストレッチや軽い運動を指導します。患者さんの状態に応じた無理のないメニューで、症状の改善と再発防止をサポートします。
遠方から市外より来院された患者さんのため、通院が負担にならないよう、週1回20分程度の治療計画を立てました。短時間ながらも効果的な治療で、日常生活の質を向上することを目指します。
★経過報告★
週1回の治療を続けていただき、1カ月が経過しました。以下のような改善が見られています:
- 歩行可能時間が3分から10分に延長
- 左足甲のしびれや感覚鈍麻はほぼ消失
- 坐骨神経への圧痛も解消
- 大腿部後面に多少の痛みを残す程度まで回復
また、中止していた趣味のソフトテニスも、少しずつ再開できるようになったとのことです。
★治療費について★
腰部脊柱管狭窄症の治療費は、症状や施術時間に応じて異なります:
- 〇標準的な施術: 20分の施術料金(2,500円)+ラジオ波(1,500円)+ハイボルト(300円)で 4,300円。
- 〇症状が軽度の場合: 10分の施術料金(1,300円)+ラジオ波(1,000円)+ハイボルト(300円)で 2,600円 となる場合があります。
患者さんの状態に合わせた柔軟な治療を提案していますので、ご不明点があればお気軽にお問い合わせください!
★当院の取り組み★
当院では、通常3~5カ月かけて腰部脊柱管狭窄症の症状緩和から消失を目指し、患者さん一人ひとりに合った治療計画を立てています。ラジオ波の特性を活かした手技療法やストレッチ指導を組み合わせ、短期間での症状改善を目指し、患者さんのQOL(生活の質)の向上をお手伝いします。
★最後に★
腰部脊柱管狭窄症は、適切な治療を受ければ改善が可能な疾患です。散歩や趣味が思うように楽しめないとお悩みの方は、ぜひ当院にご相談ください!😊
橈骨遠位端骨折(小児)
「小学生に発生した橈骨遠位端骨折」の症例報告
今回は、小学生の男児に発生した「橈骨遠位端骨折」の症例をご紹介します。この症例では、小児特有の骨折の判断においてエコー検査が重要な役割を果たした点が特徴的でした。
患者さんの経緯
患者さんは、小学6年生のサッカー少年で、もともと当院によく通われていた患者さんです。フットサルの練習中に転倒し、右手を突いた際に手首の痛みを訴えました。受傷当日に市内病院の救急外来を受診し、シュガートング固定が施されましたが、「骨がしなって腱が伸ばされた可能性がある」と説明され、骨折の診断はされませんでした。その後、総合病院整形外科を受診しましたが、「骨折ははっきりしない」との診断でした。
痛みが続き、ご家族の要望により受傷4日目に当院を受診されました。
診察内容と結果
問診の時点で骨折の可能性を強く疑い、触診にて手首の特定部位に限局性圧痛を確認しました。その後、エコー検査を行い、橈骨遠位端の骨の不整像や骨膜反応を確認。骨折が強く疑われるとの判断に至り、近隣の専門医へ紹介しました。その後、紹介先の医師より橈骨遠位端骨折の診断との報告がありました。
エコー検査の特徴
エコー検査は、レントゲンのように骨全体の形態を映し出すことはできませんが、骨の微小な損傷や骨膜反応など、若木骨折特有の変化を捉える点で非常に有用です。今回のようなケースでは、エコーが迅速で非侵襲的に骨折の判断をサポートする重要な役割を果たしました。
当院での対応
1. 応急処置
・痛みの軽減を目的として、ゆるゆるだった三角巾の調整を行い、シュガートング固定を再利用し固定、手首の安静を図りました。
・近隣の医師と連携し、適切な診断と治療を受けられるよう紹介状を作成しました。
2. 治療計画
・紹介先の医師にて骨折の診断とともに、LIPUS(低出力超音波治療)の承諾が得られましたら、当院にて骨癒合のサポートを行う予定です。
LIPUSの特徴
微細な超音波で骨折部位の細胞を刺激し、骨癒合を促進。治癒期間の短縮が期待できます。
★休日の応急外来の選択肢としての当院★
総合病院の救急外来は高度な医療設備や専門的な対応が整っており、多くの患者さんにとって重要な役割を果たしています。ただし、休日や夜間では整形外科の専門医が不在の場合もあり、適切な診断が難しいケースも見られます。
一方、よねくら接骨院では、整形専門医のもとで十分な臨床経験を積んだ柔道整復師が、怪我の応急処置に対応しています。また、エコー検査を活用することで骨折や軟部組織の損傷を迅速かつ的確に判断し、早期に医師への対診を促すことが可能です。
総合病院と連携しつつ、地域の皆様に休日や夜間の怪我対応の選択肢としてご活用いただけるよう努めています。
---
💬 急な怪我や痛みでお困りの方へ 💬
突然のケガや痛みでお悩みの方や急ぎの施術が必要な方は、当院での応急診療をご利用ください!LINEまたはお電話でお気軽にお問い合わせください📲😊
中足骨骨頭骨折
「中足骨骨頭骨折」の症例報告
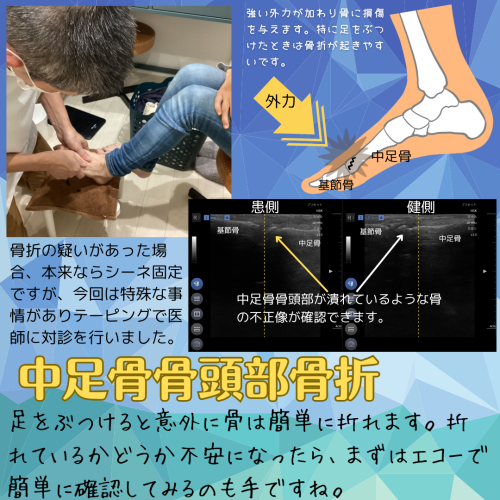
今回は、「中足骨骨頭骨折」の症例についてご紹介します。自宅でのケガが原因で発症しやすいこの骨折ですが、特に小さなお子さんがいる方などは治療にも工夫が必要な場合があります。
患者さんの経緯
今回の患者さんは、自宅で足をぶつけた後、足の甲が腫れ、痛みが引かないとご連絡いただきました。お電話をいただいたのは金曜の夕方で、19時以降の時間外受診をお勧めしましたが、小さなお子さんがおり、夜遅くの受診が難しいとのこと。そこで予約の合間に診察を行いました。
診察内容と結果
問診、触診、エコー検査を実施したところ、第3足趾MTP関節部が腫れており、第三中足骨遠位端部に鋭い圧痛を確認。さらにエコー検査で骨の不正像が認められ、中足骨骨折と判断しました。
当院ではエコーを活用し、手軽かつ素早く骨折の有無を判断できるため、整形外科のように長時間待たずに対応できる点が大きなメリットです。
当院での対応
1. 診断と処置
・エコーから転位の可能性が認められたため、対抗牽引を行い応急整復を行った後、紹介状を作成し、近隣の整形外科への受診を勧めました。
・通常はシーネ固定を行うべきですが、小さなお子さんの世話が必要とのことで、大きな固定は困難と判断。代わりにテーピングで処置を行い、医師の指示を待つことにしました。
2. フォローアップ
・近隣の整形外科での診察後、当院で骨折部位の治癒を促進するため、**LIPUS(低出力超音波治療)**を予定しています。
**LIPUSの特徴**: 微細な超音波の振動を骨折部位に与え、細胞を刺激し修復を促進。骨折治癒期間の短縮が期待できる最新の治療法です。
※LIPUS治療は医師の承諾が必要です。整形外科の診断後に治療を開始します。
・患者さんの生活状況に合わせたリハビリや、再発防止の指導も行います。
診察を終えて…
当日は予約の合間で診察を行ったため、他の患者さんをお待たせしてしまう場面がありました。この場を借りて心よりお詫び申し上げます。お待ちいただいた方々には、温かくご理解いただき感謝の気持ちでいっぱいです。
患者さんそれぞれの事情に寄り添い、できる限り迅速な対応を心がけております。何かお困りの際は、どうぞお気軽にご相談ください😊
---
💬 急な怪我や痛みでお困りの方へ 💬
突然のケガや痛みでお悩みの方や急ぎの施術が必要な方は、19時以降の時間外対応も行っています。お気軽に **LINEまたはお電話** でご連絡ください📲😊
母指CM関節症
親指の付け根が痛い?母指CM関節症の症例
日常生活での親指の酷使が原因となるCM関節症。
エコー診断と保存的治療で、痛みと機能低下の改善を目指します。
症例紹介:診断されなかった痛みの正体
今回の患者さんは、2023年10月に親指の付け根に痛みを感じ、整形外科を受診。
レントゲンでは異常なしとされ、明確な診断名がないまま、自分で器具を押し当てるリハビリを継続していたそうです。
しかし効果を感じられず、最近になって物を拾おうとした際に強い痛みが再発。当院に来院されました。
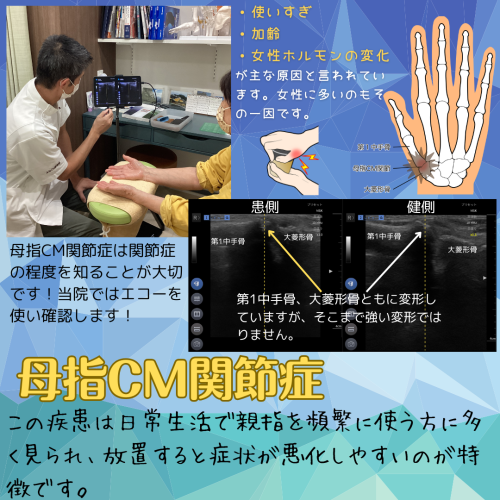
当院でのエコー診断
- エコー画像でCM関節の変形と関節炎所見を確認
- 母指CM関節症と診断
- 他の疾患と区別するために、鑑別評価も実施
母指CM関節症とは?
症状
- 親指の付け根(CM関節)の痛みや腫れ
- つかむ・握る動作での違和感、握力低下
- 進行例では関節の変形も現れることがあります
原因
- 加齢による軟骨摩耗
- 調理・清掃・パソコン作業などの手の使い過ぎ
- 手指に負担のかかる生活習慣
鑑別が必要な疾患
- ドケルバン病:親指の腱の炎症、フィンケルスタインテストで確認
- 母指基節骨骨折:外傷歴がある場合、レントゲン・エコーで確認
- CM関節脱臼:進行変形例での不安定性が疑われる
- 関節リウマチ:多関節に痛みが出る場合、血液検査も視野に
よねくら接骨院での治療法
- エコーによる可視化評価
腱や軟骨の状態をリアルタイムで確認し、治療の方向性を明確化。 - ハイボルト治療
深部の神経や筋・靱帯へアプローチし、炎症・痛みを抑制。 - ラジオ波温熱療法
患部周囲を深部から温め、柔軟性と血流を改善。 - LIPUS(低出力超音波)
組織の修復促進を期待できる、医師の同意が必要な再生サポート機器。 - サポーター活用
患部の負担軽減と再負傷防止のため、日常生活で使用。
フォローアップと再発予防
- 週1〜2回のペースで施術を継続
- 親指周囲の筋力バランスを整える指導
- 自宅でできるケアや日常生活動作の工夫もアドバイス
エコーや治療方針は症状に応じて個別に判断されます。必要に応じて医療機関との連携も行います。
早期の評価と対応が、重症化や慢性化の予防につながります。
少しでも違和感を感じたら、お早めにご相談ください。