症例報告(4/6UP)
シーバー病
シーバー病(踵骨骨端症)|スポーツキッズの踵の痛み
小学生〜中学生前半に多い踵の違和感・痛み。
エコー観察を活用し、活動度に合わせた安全な保存的アプローチをご提案します。
シーバー病とは?
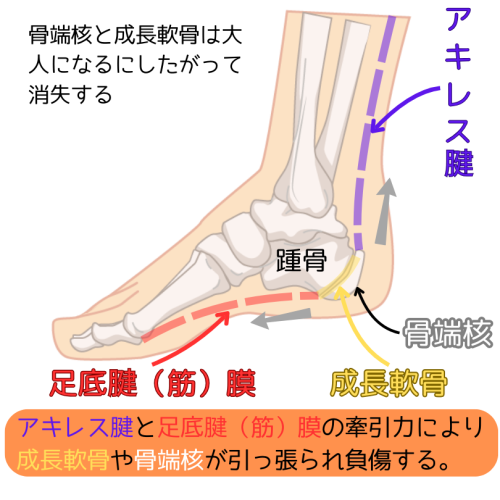
シーバー病は踵骨の骨端症です。成長期の踵には骨端核・成長軟骨があり、大人に比べ強度が低い段階です。
スポーツで硬くなった腓腹筋・アキレス腱・足底腱膜の牽引が繰り返されると、骨端核の分離や成長軟骨のストレスが生じ、痛みにつながります。
多くは10歳前後〜中学生初期に発症し、サッカー・バスケット・ダンス・長距離走など走跳動作の多い競技で目立ちます。原則として成長に伴い自然軽快しますが、活動や痛みの程度に応じた対応が重要です。
当院の検査(エコー観察)
超音波エコーで骨端核や成長軟骨の状態を可視化し、左右比較で程度を把握します。被ばくがなく、所見を画面で共有できるのが利点です。
一般的な医療機関での案内(例)
- スポーツ活動の一時中止・安静
- 抗炎症目的の投薬や湿布の活用
- 痛みが強い場合の免荷(松葉杖)
- 足底挿板(インソール)で負担軽減
- 下腿〜足底のストレッチ指導
よねくら接骨院の対応方針(保存的アプローチ)
- 活動量の最適化(目安:1/2程度へ)
完全中止が難しい競技者も多いため、練習頻度・強度・地面環境の調整で負荷管理を行います。 - ハイボルト(鎮静サポート)
急性期の疼痛・炎症感の軽減を目的に短時間で実施。 - LIPUS(低出力パルス超音波)
微細振動刺激により組織回復の後押しが期待されます。医師の同意が必要です。 - ラジオ波(温熱アプローチ)
短時間で深部まで温め、腓腹筋・アキレス腱・足底腱膜の柔軟性向上を狙います。 - セルフケア&テーピング
下腿・足底のストレッチ、練習前のテーピングで負担分散を図ります。
痛みが落ち着いても、再発予防の柔軟性・筋機能づくりを継続することが重要です。
症例紹介
症例#3|11歳・男子/サッカー(週3〜4)
練習後の踵痛で整形外科受診しシーバー病と説明。
「安静のみ」では不安とのことで当院へ。両踵痛の訴えで、右はエコー所見が明瞭、左は所見薄いが圧痛と自覚症状から両側として対応。
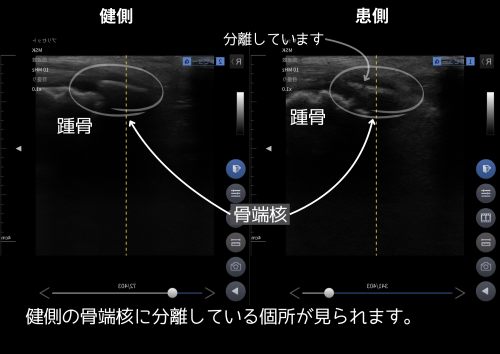
LIPUS通院+週1ラジオ波を実施。強い痛みはないためハイボルトは初回中心。
3週間後のエコーで、右の骨端核が一塊に近づく変化を確認。体育は様子をみつつ再開可と判断。
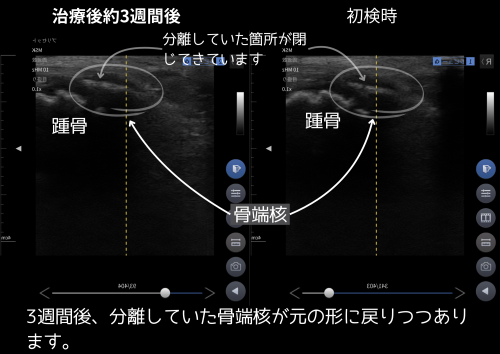
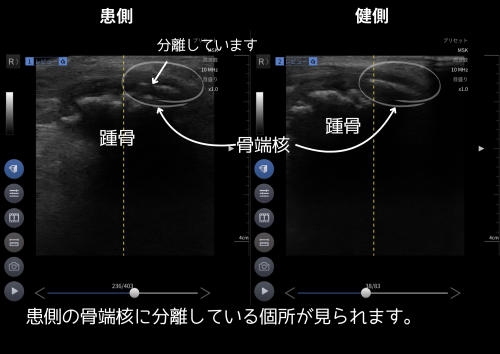
症例#2|11歳・男子/サッカー(週3〜4)
スポーツ整形での通院中。LIPUSのみ近隣で希望され、医師同意の上で当院にて施行。痛みが強い日はハイボルトも併用。
週4程度で継続。学生はLIPUS/ハイボルトの利用料無料(施術料は別)で対応。
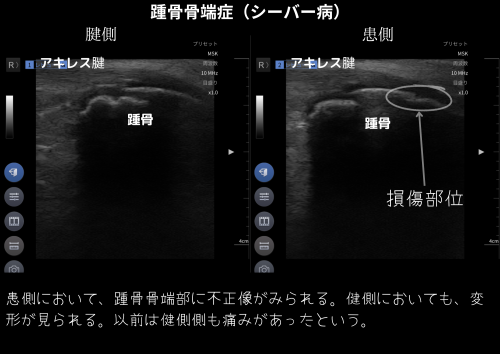
症例#1|10歳・男子/バスケット(週3〜4)
整形外科での説明・通院を継続しつつ、当院ではハイボルト中心に鎮静サポート。
自費施術(初回1,500円+施術1,300円/目安10分)で対応、ハイボルトは小学生無料。
よくあるご質問(抜粋)
- 運動は完全休止が必要?…痛みと所見に応じ段階的に制限します。試合前のみ短時間参加などの設計も。
- LIPUSは痛い?…刺激感はほぼなく非侵襲です。
- どれくらいで良くなる?…活動量や所見により差はありますが、数か月単位の計画が目安です。
※本ページは柔道整復師による施術・応急対応の紹介であり、診断や治癒を保証するものではありません。
症状や経過によっては、医療機関での精密検査・処置が必要となる場合があります。
ベーカー嚢腫~急な膝裏の痛みを感じたら~
ベーカー嚢腫(膝裏のふくらみ)|痛みを伴う症例
70代女性の症例。膝裏の違和感と痛みを主訴に来院。
エコー観察で変形性膝関節症とベーカー嚢腫の所見を確認し、保存的アプローチを実施しました。膝窩部(膝裏)の膨らみが気になるとご相談
症例の概要
発症は先週初め。前日に高尾山を1万歩以上歩いており、ふだんから水泳にも通う活動的な方です。
整形外科でレントゲン撮影ののち変形性膝関節症と説明され、湿布で経過観察。手術の提案もありましたが、日常生活では大きな不便を感じないとのことで当院へ。
エコー所見と考察
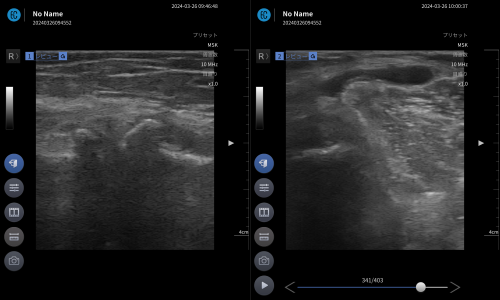
エコー観察では変形性の所見が比較的強めに確認されました。ただし、近年は変形の程度と痛みの強さが必ずしも相関しないことが示唆されています。
本例も、高尾山を問題なく歩ける機能を維持しており、画像所見だけで外科的介入を即断する段階ではないと判断。
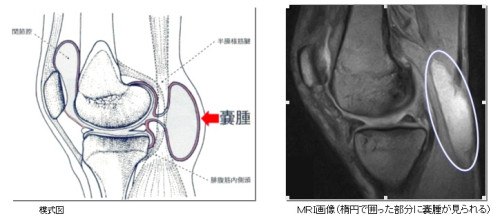
一方、膝裏の痛み・突っ張りに関しては、膝窩部にベーカー嚢腫(滑液包の拡張)を確認。これが症状に寄与している可能性を考えました。
良性のことが多い一方で、肥大・破裂・圧迫により動作時痛や可動域制限の原因となる場合があります。
保存的アプローチ(当院の対応方針)
当院では薬剤や注射は行いません。物理的アプローチ+運動アプローチを組み合わせ、痛みの軽減と膝機能の維持・向上を目指します。
- LIPUS(低出力パルス超音波)
軟部組織への微細刺激により、膝関節周囲の環境改善を後押し。報告では軟骨代謝や炎症抑制との関連が示唆されています。 - ハイボルト
高電圧刺激で疼痛・炎症の鎮静を図り、膝内の余剰な反応を抑えるサポートを行います。 - EMS
大腿四頭筋などを電気的に賦活し、筋ポンプ作用で関節液の循環をサポート。 - 運動アプローチ
大腿・下腿・骨盤周囲の柔軟性・筋力・アライメントを整え、膝窩部の張力負荷を軽減。日常の動作指導も併用します。
施術計画と評価の目安
まずは膝内の炎症反応を鎮静し、ベーカー嚢腫の縮小(再膨隆抑制)を狙います。
痛みが軽快しても、原因となる関節内環境・筋機能を整える取り組みを継続することが大切です。
- 1〜4週:鎮静期(ハイボルト中心+EMS、必要に応じてLIPUS/軽運動)
- 4〜12週:機能回復期(LIPUS継続、可動域・筋力・動作最適化)
- 再評価:1〜3か月の間でエコー再チェックを行い、嚢腫の縮小や膝機能を確認
まとめ
画像上の変形の強さ=痛みの強さではありません。
今回はベーカー嚢腫が痛みの一因と考え、保存的な組み合わせ施術により段階的な軽快を目指しました。
「手術といわれたが日常は普通に歩ける」「膝裏の張りや痛みが続く」――そのような場合は、一度エコーで状態を確認してみましょう。
※本ページは柔道整復師による施術・応急対応の紹介であり、診断や治癒を保証するものではありません。
状態により、医療機関での精密検査・処置が必要な場合があります。
ハムストリングス肉離れ
ハムストリングス肉離れ(2度相当)
祝日(春分の日)に「足が攣ったようで痛む」とのご連絡。
院を開けて応急対応を行いました(府中市より来院)。
受傷の状況
下肢後面(太ももの裏)に急な痛みとつり感。
ふくらはぎ〜太ももにかけてのこわばりを自覚し、歩行時の不安定さあり。
エコー所見
ハムストリングス筋群(大腿二頭筋/半腱様筋/半膜様筋のいずれか)に血腫を伴う線維乱れを確認。
所見から2度相当(部分損傷)と考えられ、初期の適切な固定と物理的施術の併用が望ましい状態です。
初期対応(応急)
- 固定:テーピング+包帯圧迫で患部保護(過度伸張の抑制)
- 鎮静アプローチ:ハイボルトで疼痛・炎症の緩和
- 回復サポート:LIPUSとマイクロカレントで組織の回復プロセスを後押し
- 筋緊張ケア:ラジオ波(非加熱モード)で周囲の筋拘縮をやさしく緩和
「エコーによる状態把握」+「整形外科基準の固定」+「鎮静・回復促進の物理的施術」
早期の社会復帰・競技復帰を目指して段階的にサポートします。
来院目安と段階的アプローチ
急性期(1〜5日)
- RICE(安静・冷却・圧迫・挙上)を基礎に、ハイボルト中心で鎮静。
- 必要に応じてLIPUS/マイクロカレントを追加。
- 歩行や階段で痛みが強い場合は固定強化を検討。
亜急性期(5日〜2週)
- エコーで血腫消退や線維配列を確認しつつ、ラジオ波(低〜中出力)で柔軟性回復。
- 痛みが落ち着いたら、ごく軽い可動域エクササイズを指導。
回復期(2〜4週)
- 段階的にストレッチ・筋力エクササイズを追加(再発予防)。
- 競技復帰は痛みゼロ・左右差軽微・エコー所見の安定を目安に。
よくあるご質問(抜粋)
Q. 「攣っただけ」でも見てもらえますか?
A. いわゆる“こむら返り”と思っていても、実は部分断裂を伴っているケースがあります。エコー観察での確認をおすすめします。
Q. サポーターやテーピングだけで治りますか?
A. 初期は保護が大切ですが、保護だけでは回復が遅れることがあります。鎮静+柔軟性回復+段階的運動の3本柱が理想です。
Q. どれくらいで動けるようになりますか?
A. 損傷度・血腫量・既往などで異なります。目安は2度相当で2〜4週ですが、復帰判断は症状と機能・画像所見を総合して行います。
休日・時間外の応急対応について
祝日・休日でも、可能な範囲で応急対応を行っています。
LINE/お電話/Instagramメッセージからご連絡ください(事前連絡必須)。
※本ページは柔道整復師による応急対応・物理的施術の紹介であり、診断や治癒を保証するものではありません。
症状や経過により、医療機関での精密検査・処置や医師との連携が必要となる場合があります。
中指指節骨骨折~応急処置から整形外科対診、リハビリまで
中指指節骨骨折(手指の骨折)
転倒による指の損傷。緊急来院にて応急対応後、医科連携。
固定・紹介・リハビリの流れを一例としてご紹介します。
受傷経緯と初期対応
朝から指の骨折で緊急来院。予約患者さんの合間に応急対応を行いました。
転倒時に手をついた際、指が過伸展(反り返る)してしまったとのこと。
ご本人いわく、「指が短くなったように見えたので慌てて引っ張った」とのことで、一時的な脱臼を伴った可能性も考えられました。
第2〜第4指にかけて腫脹と皮下出血が著明。PIP関節掌側部に限局性圧痛を確認しました。
これだけの皮下出血があると骨損傷の疑いが濃厚です。
エコー観察と応急固定
超音波エコーで確認したところ、骨の不整像を確認。
応急的に固定処置を行い、近隣の整形外科へ紹介しました。
ご本人は当院での継続施術を希望されたため、医師へその旨を伝達しています。
手指骨折の場合、多少オーバーなくらいの固定がちょうど良いと考えます。
整形勤務時代、恩師から「プライマリーの処置は最悪を想定して固定を」と教わりました。
検査後に固定範囲を縮小すればよく、初期対応は安全第一が原則です。
その後の経過とリハビリ来院
受傷から3週間後、ギプス除去後のリハビリ希望で再来院されました。
紹介先の医師にて2週間固定を行い、骨癒合は良好。
しかし、指のこわばり・可動域制限が残り、動かすと痛むとのことでした。
医師のリハビリ同意が未取得だったため、当院から直接医師へ連絡し、当院での施術同意を得ることができました。
医師先生のご理解に感謝申し上げます。
骨折後リハビリの考え方
手指骨折後のリハビリは慎重さと精度が求められます。
固定期間が短くても腱・靭帯の癒着は起こりやすく、無理な可動訓練は痛みの記憶を残してしまうことがあります。
痛みがトラウマとして残ると、動かす恐怖が回復を遅らせる原因になります。
ラジオ波による温熱アプローチ
痛みを抑えつつ関節の可動域を広げるため、ラジオ波温熱機器を活用します。
遠赤外線やホットパックでは届かない深部の温度上昇が可能で、腱や関節包の柔軟性向上に効果的です。
広範囲を短時間で温められるため、骨折後の拘縮予防に非常に適しています。
現在、ラジオ波を用いた骨折後リハビリ対応を行う接骨院はまだ少なく、医科でも珍しいアプローチです。
当院では医師同意のもと、骨折後の機能回復を目的に安全に行っております。
費用について
医師の同意を得た骨折後リハビリは、保険施術内で対応(ラジオ波5分まで無料)が可能です。
受傷部位・経過に応じて、個別にご案内いたします。
骨折後の可動域制限・指のこわばりでお困りの方は、お気軽にご相談ください。
※本ページは柔道整復師による応急対応・リハビリ施術の紹介であり、診断や治癒を保証するものではありません。
状態により、医療機関での精密検査や医師との連携が必要な場合があります。
小趾基節骨骨折(足の小指の骨折)
足の指の骨折(小趾基節骨骨折)
今回の症例は、日常生活でも起こりやすい「足の指の骨折」です。
段ボール箱や家具などに足をぶつけただけでも骨折に至ることがあり、
放置すると変形や可動域制限を残すことがあります。
受傷の経緯
患者さんは40代男性で、もともと四十肩の治療で当院に通院されていました。
その日、足を引きずって来院されたためお話を伺うと、
「2日前に荷物の入った段ボール箱に足をぶつけてしまった」とのこと。
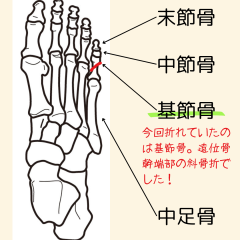
右小趾基節骨部に強い圧痛と皮下出血を認め、
外転や屈曲での運動時痛も著明でした。
荷重時痛も伴っており、臨床所見から骨折を疑いました。
エコー観察

エコー観察の結果、基節骨の骨皮質に不整像を確認。
軽度の転位も見られたため、応急的に牽引整復を実施。
その後、テーピング固定(バディーテーピング)を行いました。
固定後は紹介状を添えて整形外科での受診を指示しました。
医科での診断と連携
整形外科でレントゲン検査を受け、小趾基節骨骨折の診断を受けました。
医師より後療の同意(口頭)を得られたため、
当院での施療を開始しました。
LIPUS(低出力超音波パルス療法)による施術
LIPUSは、骨折部位に微弱な超音波を断続的に照射し、
骨癒合を促進させる施術法です。
臨床研究では、骨癒合期間を約40%短縮すると報告されています。
無痛・非侵襲的で、副作用もありません。
施術経過
施療開始から5日目で圧痛と運動時痛が軽減。
1週間後には痛みがほぼ消失しました。
固定を外し、屈曲・伸展の動きを確認したところ、
わずかな制限があったためROM訓練を行いました。


受傷後22日目には圧痛が完全に消失。
エコーでも骨癒合を確認できたためLIPUSを終了しました。
ROM制限もほとんどなく、経過観察に移行しました。
まとめ
足趾の骨折は一般的に「3週間固定・4週治癒」と言われますが、
これはあくまで骨癒合の目安に過ぎません。
固定期間が長くなるほど関節拘縮のリスクが高まり、
回復後も違和感が残るケースがあります。
LIPUSを併用することで、固定期間の短縮・拘縮の予防・
日常生活への早期復帰が期待できます。
「足指の骨折は放っておいても治る」と言われますが、
できるだけ早く・安全に・確実に治すことが大切です。
※本ページは柔道整復師による施術・応急対応の紹介であり、診断や治癒を保証するものではありません。
状態により、医療機関での精密検査・処置が必要な場合があります。